一度の撮影で全身のがんをチェックできるというPET検査ですが、より精度の高い診断を得るためには、ほかの検査方法を併用することが有効です。
このページでは、医師による視診、触診、問診について解説します。
視診、触診、問診
対象部位:全身
患者さんの主訴(特に気になっていること)や自覚症状、病歴を聞き取り、体の形状の異変などを医師が見つけて、他の検査データと関連付けて、総合的に診断します。画像診断や血液検査などで得られたデータがどのような体質に起因しているかなど、トータルで判断することができます。
視診 Inspection
対象部位:皮膚、口腔、全身
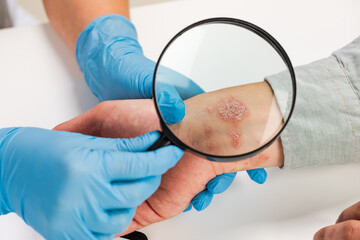
医師が目で見て病変を調べる方法です。形状、色(赤み、血色など)、表面の性状(ぶつぶつやただれがないか)を調べます。左右差がないか、ひきつれている部位はないか、などをチェックします。
触診 Palpation
対象部位:首(甲状腺)、腹部、皮膚、口腔、直腸・肛門、乳房、リンパ・関節など
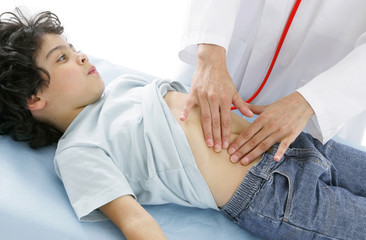
医師が手・指で患者さんの体にさわって診断する方法です。しこりや固い部分、異常な盛り上がりがないかを確認します。
肺、内臓を診る際は、皮膚の上から軽くとんとんと指でたたいて、水や空気の貯まり具合を確認する場合もあります。
触診は一次的なスクリーニングとして実施されることが多く、診断結果が医師の経験や考えに左右される面もあります。過去には診察でもがん検査でも触診が一般的でしたが、近年は画像診断の技術が向上したこともあり、特にがん検査では触診を用いないケースが増えています。
問診票・問診 Medical consultation
対象部位:全身

検査においては、問診票の質問に回答する形で、健康状態や病状、これまでの病歴、既往歴を記入し、医師が状況を把握します。問診票を見て、医師が診察した際に、必要に応じて質問し患者さんの状態について明らかにしておきます。
これにより偽陽性・偽陰性の可能性を小さくし、小さな数値の違いにもいち早く注目することができます。
問診で必要とされる情報

本人の自覚症状/持病・既往歴/家族歴(血縁者や同居者の病歴など)/内服薬・常用薬/アレルギー歴/渡航歴など
より正確な診断を下すためには患者さんの「自覚症状」「既往症」「体質」「継続して服用している薬の影響」「遺伝的な要素」「感染症のリスク」などを知ることが、欠かせません。
逆に問診がなければ、例え最新の画像撮影などで精密なデータを得られても、それをどう評価していいかわからず、総合的な診断ができません。
ですから検査前に問診票を記載する際は、時間のある時に漏れなくしっかりと記入するようにしましょう。
がん検査 一覧
◆画像診断◇X線(レントゲン)
・胸部X線
・胃X線(バリウム検査)
・乳房X線(マンモグラフィ)
◇血管造影
◇シンチグラフィ
◇PET / PET-CT / PET-MRI / 乳房PET
◇CT
◇MRI / DWIBS(ドゥイブス)
◇超音波(エコー)
◆内視鏡
・胃カメラ / 大腸カメラ
・カプセル内視鏡 / 腹腔鏡・胸腔鏡
◆生化学検査
・腫瘍マーカー、血液検査
・マイクロRNA(miRNA)検査
・病理診断(生検、細胞診)
・便潜血検査 / 尿検査
◆ウイルス検査
・ピロリ菌 / EBウイルス
・肝炎ウイルス / HPV / HTLV-1
◆生物診断
・線虫がん検査
◆視診・触診・問診
